香港約有7000人患多囊腎病 醫學會會長呼籲盡早檢查有藥醫
ADPKD 常染色體顯性多囊腎病是由基因變異所產生的顯性遺傳性腎臟疾病。如父或母親患有ADPKD,有一半機會兒女都會患上此症。香港醫學會會長何仲平醫生認為:“ADPKD沒有明顯病徵,不少病人已遺傳了都不知道。”據估計,此症的病發率約為1000份之1,以本港人口推算,即約有7,000名港人屬ADPKD患者。
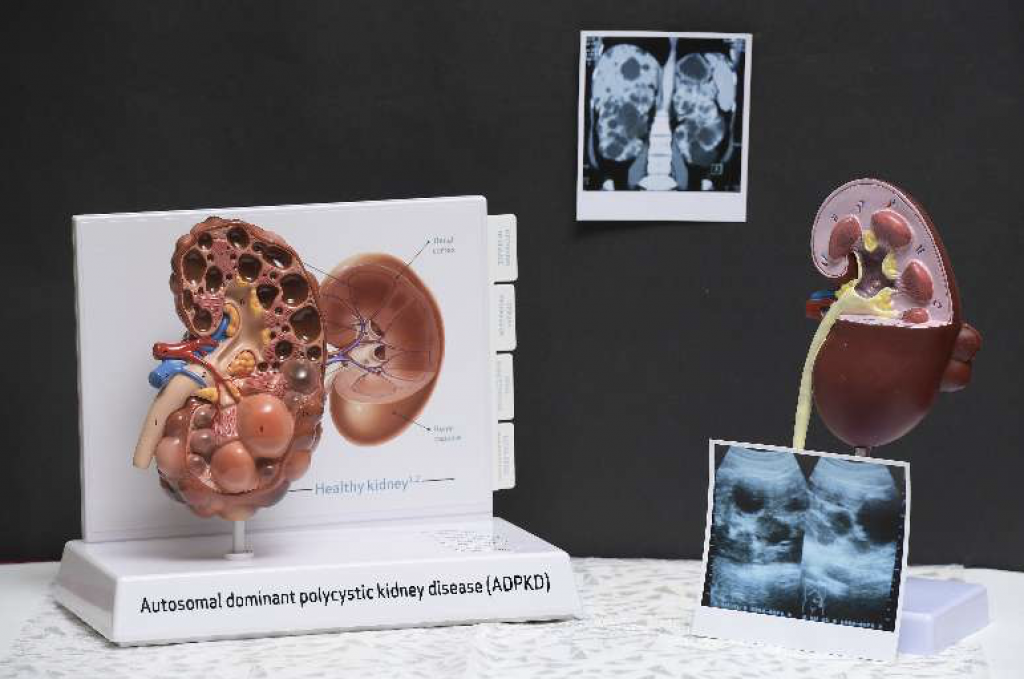
顯性病1/2機會遺傳下代 有家族史者可檢測確診
為了解醫護人員對ADPKD的認知,香港醫護市場調查及策劃於2020年4至5月份派調查員到診所、醫學檢測中心等向醫護人員派發問卷,收集了208份問卷,當中202份有效。根據問卷調查結果,親戚有長期腎病的醫護人員中94.1%沒有接受追蹤檢查,而有向家庭醫生透露家族史中有長期腎病人士的只有35.3%;在作答選擇題方面,只有25.2%受訪者同時答對“遺傳”及“基因突變”是引致ADPKD的原因;有71.8%醫護人員誤以為“手術治療”或“食療”能紓緩ADPKD (正確為“藥物治療”及“透析治療”);有39.1%醫護人員誤以為“戒吃帶穀海鮮”或“多吃鉀含量豐富的食物”為ADPKD的日常護理方法(正確為“三低飲食”、“多喝水” 及“定期覆診”)。 香港醫護市場調查及策劃董事黃夢璇:“調查反映有必要加強醫護以至社區推廣ADPKD資訊。建議醫護人員透過諮詢病歷及鼓勵高風險人士接受追蹤檢查等以防止患有ADPKD的病人病情惡化。”

“多囊腎”每年增大5.3% 60歲或需洗腎
何醫生指出,“ADPKD可分為PKD1型及PKD2型兩種,PKD1型佔整體患者的85%,患者的病情會比較嚴重,部份人或在60歲左右時已需接受洗腎治療;至於PKD2型佔餘下的15%,病情進展較慢,大部份人約在30歲時發病,及至年約70歲左右才需接受洗腎治療。”ADPKD令患者的腎臟出現腎水泡(又稱為囊腫),每年會以平均5.3%的速度緩慢地增大。何仲平醫生續指,ADPKD可透過檢測遺傳基因去確診,不過測試並非百份百準確,至於已出現病徵或有家族病史的患者,則可透過超聲波檢查、電腦掃描、磁力共振造影等確診,了解腎臟有否出現病變。不少患者被確診患病時都已屬於較後期階段,部份甚至在已生育後始知患病。因爲ADPKD一般都不會引起即時的病徵,直至水泡長大至壓到其他器官,患者才會感到疼痛,如果水泡爆破,則可能造成血尿或感染等。另外,患者亦會較易出現腎結石,並引致腰背、身體兩側疼痛等。“此症亦會引起高血壓徵狀,患者可透過監測血壓的高低,了解病情的進展。如果血壓持續不受控,患者的腎臟會隨之受壓及進一步受損,更有機會引致中風,如有必要則應服降血壓藥控制病情。另一方面,患者亦有機會出現蛋白尿,現時亦可透過藥物控制蛋白尿,減低腎臟繼續受損。”何醫生說。

嚴重或需要洗腎換腎 新藥可阻惡化
當ADPKD患者的腎臟再不能過濾血液中的廢物並出現末期腎病(end-stage renal disease, ESRD),就可能需要進行透析治療或接受腎臟移植。現時共有兩種透析治療:“血液透析”利用透析儀器過濾血液而“腹膜透析”利用腹部血管過濾血液中的廢物;移植方面有兩種:一種為源自“已故捐贈者”,即是人們死後捐出腎臟,而另一種為“活體移植”,即是從在生的人士摘取健康的腎臟移植至 ESRD 患者體內。治療藥物方面:雖然未有根治藥物,但隨著醫學技術進步,一些已出現腎水泡的患者,近年更可透過服用抗利尿激素受體藥物,例如托伐坦等去控制水泡的生長速度,同時讓腎功能惡化的速度減慢。何仲平醫生表示,新藥適合早期、但有機會高危病發的人士,即經電腦掃描檢查後發現腎臟較正常體積脹大近一倍,合計體積約750毫升的患者身上。